Ветряная оспа — острая
антропонозная вирусная инфекция, передающаяся воздушно-капельным путем,
для которой характерны интоксикация, поражение эпителия кожи и слизистых
оболочек в виде макуло-папулёзно-везикулярной сыпи. Поражает
преимущественно детей до 10 лет.
Название «varicella», отличающее заболевание от натуральной оспы (variola), впервые
ввёл немецкий врач О. Фогель в 1772 году. После эпидемии 1868-1874 г.
г. болезнь стали рассматривать как отдельную нозологическую форму.
Еще в 1888 г. Bokay установил возможность заражения ветряной оспой от больных опоясывающим лишаем.
Опоясывающий лишай/опоясывающий герпес (herpes zoster) —
вирусная инфекция человека, поражающая кожные покровы и нервную
систему, имеющая общую этиологию и тесную патогенетическую связь с
ветряной оспой. Согласно современным представлениям, опоясывающий герпес
относят к инфекционным заболеваниям в силу вирусной природы,
контагиозности больных, развития типичной клинической триады:
-
общих инфекционных симптомов;
-
характерной экзантемы;
-
разнообразных неврологических нарушений с поражением ЦНС и периферической нервной системы.
Опоясывающий герпес в 75% случаев встречается у лиц пожилого возраста. В большинстве случаев при herpes zoster преимущественно страдают торакальные дерматомы и зоны иннервации тройничного нерва.
Этиология
Вирус получил название «вирус ветряной оспы и опоясывающего лишая/герпеса» (ВВО-ОЛ; varicella – zoster virus).
Это ДНК-геномный вирус — один из 8 патогенных для человека
герпесвирусов, классифицируемый как вирус герпеса человека 3 типа (Strongiloplasma varicellae или элементарные тельца Aragao). Varicella – zoster virus включён в состав рода Varicellovirus подсемейства Alphaherpesvirinae.
Репродуцируется только в организме человека. Во внешней среде вирус
малоустойчив: быстро инактивируется под воздействием солнечного света,
нагревания, ультрафиолетовых лучей.
Это крупный фильтрующийся вирус, размер которого составляет от 210 до
250 мкм. В 1911 г. он был обнаружен в содержимом пузырьков. Под
электронным микроскопом их форма может напоминать кирпичики (рис. 1).
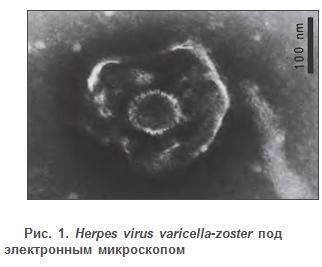
ВВО-ОЛ (varicella – zostervirus) — это a-герпесвирус, родственный вирусам простого герпеса 1-го и 2-го типов (ВПГ-1 и ВПГ-2).
ВВО-ОЛ может распространяться в организме двумя путями:
1) путем высвобождения вириона из оболочки во внеклеточное пространство
(наблюдается преимущественно в везикулярных элементах кожной сыпи), что
приводит к развитию заболевания;
2) путем распространения инфекции от клетки к клетке, что не требует
заключения вирионов в оболочку. Эта стадия распространения наблюдается в
культурах клеток, из которых ВВО-ОЛ не выделяется в надосадочную
жидкость.
В латентный период инфекции имеет место ограниченная
экспрессия генов, что приводит к образованию небольшого количества
вирусных белков. Далее развивается так называемая «литическая инфекция»,
которая приводит к развитию опоясывающего герпеса. Вышеописанное
течение отличается от латентной инфекции ВВО-ОЛ, при которой
задействованы только транскрипты, ассоциированные с латентностью.
Ветряная оспа относится к первичным инфекциям,
обусловленным ВВО-ОЛ, а опоясывающий герпес (опоясывающий лишай)
является результатом реактивации латентного вируса, инфицирование
которым произошло во время заболевания ветряной оспой.
Особенно большое количество вирусов содержится в ветряночных пузырьках в
первые 3-4 дня болезни. С 5-го дня число их значительно уменьшается, а к
8-му дню болезни они обычно не обнаруживаются. Только в случаях
замедленной эволюции элементов сыпи возбудитель можно обнаружить и в
более позднем периоде.
По характеру цитопатологических изменений в культурах ткани при
первичном выделении и пассажах вируса ветряной оспы и опоясывающего
лишая различий не выявлено. Перекрестная реакция агглютинации взвеси
ветряночных элементарных телец сыворотками переболевших опоясывающим
лишаем дает положительный результат. После прививки вирусной вакциной,
полученной от больных опоясывающим лишаем, в организме у привитых
вырабатывается иммунитет против ветряной оспы.
Все перечисленные факты достаточно убедительно подтверждают точку
зрения об идентичности вируса ветряной оспы и опоясывающего лишая.
Эпидемиология
Резервуар и источник инфекции — больные ветряной оспой и/или
опоясывающим лишаем, представляющие опасность для окружающих в последние
10 дней инкубационного периода и первые 5-7 сут. с момента появления
сыпи. Больной выделяет вирус в период от последних (1-2) дней
инкубационного периода до 5-го дня после появления последних элементов
сыпи. Во время обратного развития сыпи (подсыхания пузырьков,
образования и отпадания корочек) больной не заразен.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный.
Больной выделяет огромное количество вирионов при кашле, разговоре и
чихании. Возбудитель может переноситься с током воздуха на большие
расстояния: в соседние комнаты, квартиры, с одного этажа на другой и
т.д. Из-за малой устойчивости вируса во внешней среде передача
возбудителя через различные предметы и вещи, а также через третьих лиц
маловероятна. Возможна трансплацентарная передача вируса от матери
плоду.
Естественная восприимчивость людей достаточно высокая. Ветряная оспа
оставляет стойкий пожизненный иммунитет. Устойчивость новорождённых
обусловливают антитела (AT), полученные от матери. Они циркулируют
несколько месяцев.
Особенности эпидемического процесса при ветряной оспе определяют два главных фактора:
-
воздушно-капельный механизм передачи инфекции;
-
всеобщая восприимчивость населения.
Наиболее часто заболевание отмечают среди детей, посещающих дошкольные
детские учреждения и начальную школу. В возрасте старше 10 лет дети
болеют реже. К 15 годам от 70 до 90% населения успевают переболеть.
Заболеваемость среди городского населения почти в 2 раза превышает
таковую среди сельских жителей.
Для инфекции характерна выраженная осенне-зимняя сезонность.
Заболеваемость в период сезонных подъёмов составляет приблизительно
70-80% общего числа больных. Характерная черта эпидемического процесса
ветряной оспы — отсутствие выраженных периодических подъёмов и спадов
заболеваемости. Это может быть объяснено почти абсолютной
«переболеваемостью» всех восприимчивых к этой инфекции детей и
отсутствием возможности накопления значительного количества неиммунных
лиц.
Опоясывающий герпес встречают в виде спорадических случаев.
Заболеваемость повышается в холодное время года. Заболевают
преимущественно лица старшего возраста, ранее перенёсшие ветряную оспу.
Индекс заболеваемости составляет 12-15 на 100 тыс. населения. У
небольшой части больных герпес возникает повторно.
Повторные случаи заболевания ветряной оспой редко встречаются среди
лиц, в остальных отношениях здоровых, и составляют 1 из 500 человек,
имеющих в анамнезе контакт с инфекционным больным в домашних условиях.
Постгерпетическая невралгия чаще всего развивается у
пожилых лиц и пациентов с иммунодефицитами. Полагают, что снижение
клеточного иммунитета является основным фактором повышения частоты
случаев опоясывающего герпеса у пожилых людей. Так, титры антител
остаются у них неизменными и даже могут повышаться с возрастом. Недавно
было высказано предположение о связи заболевания с местными травмами.
Однако, как ни удивительно, на сегодняшний день очень мало известно об
эпидемиологии опоясывающего лишая/герпеса.
Патогенез и патологическая анатомия
Вирус ветряной оспы попадает в организм через верхние дыхательные пути и
отсюда проникает в кровяное русло, где в инкубационном периоде и
происходит его размножение.
В силу эктодермотропности и нейротропности
вирус главным образом сосредоточивается в эпителиальных клетках кожи и в
слизистых оболочках, а также в нервных клетках межпозвоночных ганглиев.
При внедрении вируса в эпителиальные клетки шиловидного слоя кожи
возникает отек протоплазмы, а затем отек оболочки и ядра. Происходит
растворение ядра, помутнение протоплазмы, клетка теряет свою форму и
превращается в пузырек или «баллон».
Таким образом, возникает типичный для ветряной оспы пузырек — везикула.
Полость пузырька в большинстве случаев однокамерная, достигает
сосочкового слоя. Воспалительной реакции вокруг некротического распада
тканей обычно нет. Серозная жидкость пузырька содержит небольшое
количество лейкоцитов, дегенеративные гигантские клетки, эозинофильный
клеточный распад и элементарные тельца Aragao (рис. 2-4).
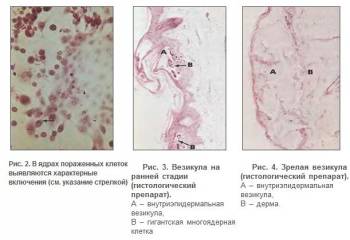
Наиболее полное развитие пузырьков
наблюдается в начале болезни. При последующих высыпаниях многие элементы
не доходят до образования пузырьков и исчезают на стадии пятна или
папулы. Если же возникают пузырьки, то они имеют меньшие размеры.
Высыпания на слизистых оболочках полости ротоглотки, носа, конъюнктивы
глаз, гортани, половых губ, вульвы вследствие мацерации характеризуются
быстрым образованием эрозий и/или язвочек округлой формы без
воспалительной реакции вокруг них.
В связи с развитием анергии при ветряной оспе увеличивается
восприимчивость к другим инфекциям, обостряются хронические процессы.
После перенесённого заболевания формируется стойкий иммунитет, однако
при резком снижении его напряжённости у взрослых, переболевших в детстве
ветряной оспой, при повторном инфицировании возможно повторное развитие
заболевания.
Вирус может пожизненно оставаться в организме в латентном состоянии, локализуясь в нервных ганглиях.
Механизмы сохранения вируса и возможной последующей его активизации с
проявлениями заболевания в виде опоясывающего лишая изучены
недостаточно.
Клиника ветряной оспы
Инкубационный период при ветряной оспе колебл ется в пределах от 11 до 23 сут и составляет в среднем 13-15 сут.
Продромальный период выражен неотчетливо и
продолжается не более 1-2 сут. В связи с чем некоторые клиницисты
считают, что болезнь начинается в большинстве случаев без продромы.
К начальным проявлениям ветряной оспы относят реш сыпь (rеch),
так называемую продромальную скарлатиноподобную/кореподобную сыпь.
Строго говоря, она не относится к продромальным признакам, т.к. часто
появляется одновременно с ветряночными пузырьками или на 3-5-й день
высыпания.
Период высыпания. Самым характерным симптомом ветряной оспы является своеобразная «ветряночная» сыпь на телебольного, сопровождающаяся зудом.
Каждый элемент этой сыпи имеет несколько стадий развития. Сначала
возникает красное пятно (розеола) размером до 2-4 мм, которое вскоре
может несколько увеличиться в диаметре. Одновременно середина его
приподнимается над поверхностью кожи (папула) и уплотняется. Через
несколько часов на месте папулы образуется пузырек (везикула),
наполненный прозрачной жидкостью. Вокруг пузырька можно заметить красный
ободок. Но часто его не бывает. В таком случае развившийся элемент
ветряночной сыпи на неизмененном фоне напоминает «каплю росы». Диаметр
типичного пузырька 3-5 мм.
Через 1-2 сут пузырек подсыхает, уплощается, теряя правильную круглую
форму, середина его западает, содержимое пузырька становится желтоватым.
Затем пузырек темнеет и превращается в буроватую, буро-коричневую или
черную корочку. Примерно через 7-15 сут корочка отпадает и на ее месте
остается круглое обесцвеченное пятнышко — нежный поверхностный рубчик,
который потом исчезает.
Первые единичные элементы сыпи беспорядочно рассеяны по всему телу,
прежде всего на туловище и голове. Наиболее интенсивной сыпь бывает на
тех участках тела, где имеется раздраженная кожа: на местах опрелости,
под компрессами, повязками и т. д.
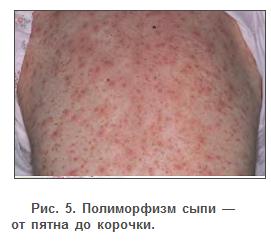
По мере созревания первых элементов сыпи появляются новые, в связи с
чем на одном и том же участке тела уже через 2-3 дня можно видеть
характерный полиморфизм сыпи, т. е. все стадии развития элементов ее —
от пятна до корочки (рис. 5).
Довольно характерно так называемое
«толчкообразное» высыпание сыпи. Практически одномоментно появляются
новые элементов сыпи, что сопровождается повышением температуры.
Весь период высыпания продолжается в большинстве случаев 2-5 сут,
иногда затягивается до 7-13. Замечено, что удлинение этого периода
наблюдается в тех случаях, когда обратное развитие ветряночных элементов
происходит замедленным темпом, и они остаются на стадии пузырька до
8-13 сут и более. Обычно это наблюдается у ослабленных людей, у которых
ветряная оспа сочетается с другими заболеваниями.
Полное очищение от корочек происходит через 2-3 .недели от начала
заболевания. Время очищения корочек мало зависит от обилия сыпи. Оно
больше связано с общим характером течения болезни.
При абортивном течении, когда высыпает всего несколько
рудиментарных элементов, кожа очищается от корочек в течение недели.
При замедленной эволюции сыпи у ослабленных детей, а также при вторичном
инфицировании пузырьков корочки могут сохраняться до 1-1,5 месяца.
Изредка встречаются специфические высыпания в гортани, что вызывает
осиплость голоса, грубый кашель и даже явления стеноза. Эти явления
могут несколько опередить появление сыпи на теле. Ветряночный круп
протекает обычно без резко выраженных явлений стеноза и трахеотомии
(интубация в этих случаях нецелесообразна) представляет очень большую
редкость. Иногда элементы появляются в полости носа или уха.
Общепринятой классификации ветряной оспы нет. Наиболее приемлемой считается классификацию В. Н. Верцнер (таблица).
Классификация ветряной оспы

При легкой степени ветряной оспы
общее состояние больного удовлетворительное. Температура тела у
большинства больных субфебрильная, а иногда и нормальная. Период
высыпания продолжается 2-4 суток. Полиморфизм сыпи хорошо выражен. Сыпь
чаще необильная. Наблюдаются и массовые высыпания с повышением
температуры до 38° С.
У некоторых больных обнаруживаются единичные элементы сыпи на слизистых
оболочках. Так называемая «продромальная» сыпь — очень редкое явление.
При среднетяжелой степени ветряной оспы общее
состояние нарушено незначительно. Температура, как правило, повышается в
момент появления новых высыпаний, что происходит преимущественно
толчкообразно. Длительность этого периода — 4-5 дней, но иногда и
больше. На слизистых оболочках высыпания наблюдаются в среднем в 70%
случаев. «Продромальная» сыпь встречается приблизительно у 10% больных
(В. Н. Верцнер).
При тяжелых формах заболевания общее состояние больных
довольно тяжелое. Температура тела достигает фебрильных цифр.
Наблюдается анорексия, иногда рвота, нарушение сна, сильный зуд. Сыпь
обильная, высыпание продолжается от 4 до 7-9 суток, а иногда и более.
Так как эволюция элементов сыпи замедлена, полиморфизм слабо выражен.
Почти у каждого больного имеются высыпания на слизистых оболочках. Часто
отмечается реш сыпь. Эта форма заболевания
обычно наблюдается у детей, отягощенных каким-либо острым (хроническим)
заболеванием или только перенесших острое заболевание в тяжелой форме.
Висцеральная форма — тяжелая форма ветряной оспы с
поражением внутренних органов.Встречается редко, преимущественно у детей
первых недель и месяцев жизни, главным образом недоношенных или же
отягощенных патологическим состоянием.
Во всех случаях обнаруживали специфические ветряночные поражения
внутренних органов: печени, легких, почек, надпочечников, поджелудочной
железы, селезенки, яичников, слюнных желез, лимфатических узлов,
эндокарда, межпозвоночных ганглиев, слизистых оболочек гортани, трахеи,
пищеварительного тракта, мочевыводящих путей, влагалища и т. д.
Резко выраженный геморрагический синдром, обусловливающий тяжелую (злокачественную) форму ветряной оспы,
наблюдается редко. В этих случаях в момент массового высыпания
ветряночной сыпи элементы уже на стадии папулы пропитываются кровью и
сплошь все пузырьки наполняются геморрагическим содержимым. Появляются
кровоизлияния в кожу, подкожную клетчатку и слизистые оболочки на
участках, свободных от сыпи (рис. 6). Одновременно могут происходить
кровотечения из носа, желудочно-кишечного тракта, кровохарканье,
гематурия и кровоизлияние во все внутренние органы и в головной мозг.
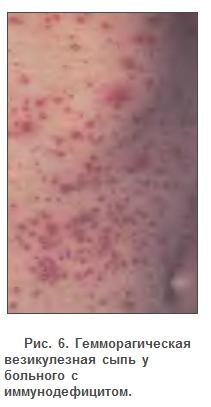
Геморрагическая форма ветряной оспы в сочетании ДВС-синдромом довольно часто заканчивается летальным исходом.
Гангренозная форма. Ветряная оспа, по-видимому, может
предрасполагать к некротическим и гангренозным явлениям. Следует учесть
то обстоятельство, что типичные, специфические для нее элементы сыпи —
ветряночные пузырьки — представляют собой некроз эпителиальных клеток
кожи или слизистых оболочек.
Тяжелая гангренозная ветряная оспа обычно наблюдается у истощенных,
ослабленных детей раннего возраста и у лиц с выраженным иммунодефицитом.
Обычно это больные какой-либо затянувшейся или хронической болезнью или
только перенесшие тяжелое острое заболевание.
К атипичным формам ветряной оспы, по классификации В. Н. Верцнер, относится рудиментарная и с «агравированными» общими симптомамиветряная оспа.
«Рудиментарная» форма заболевания, как правило,
наблюдается у детей, получавших гамма-глобулин, плазму или переливание
крови в инкубационный период ветряной оспы.
Для такой формы болезни характерно полное или почти полное отсутствие
специфических проявлений. На телевысыпают единичные мелкиеэлементы
(розеолы, папулы), которые не всегда развиваются до стадии пузырьков и
корочек.
В случаях образования корочек последние очень быстро (к концу недели)
отпадают. Часто рудиментарные элементы ветряной оспы просматриваются, и
такие случаи заболевания являются «невыясненным источником» ветряной
оспы в детских коллективах.
Источник
|